LAPAROSCOPIA
El termino laparoscopio viene del griego laparoflanco que significa costado, examinar.
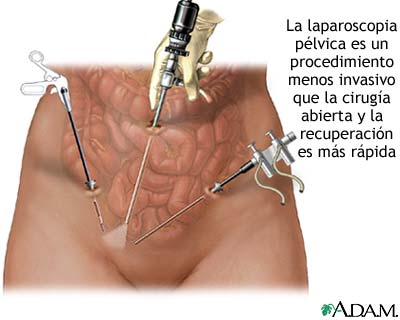
La laparoscopia es un procedimiento que permite que el cirujano visualice los órganos del abdomen, como intestinos, estómago y vesícula biliar, y en mujeres los órganos pélvicos, como los ovarios y en algunos casos practique una intervención quirúrgica en dichos órganos.
La laparoscopia es una técnica diagnóstica y terapéutica basada en sistemas de visión y manipulación especiales introducidos en la cavidad abdominal a través de incisiones puntiforme.
Para fines diagnósticos el laparoscopio consta de un tubo que se introduce por un orificio puntiforme en la cavidad abdominal. El tubo incluye un sistema de iluminación con fuente de luz fría (mediante sistemas de fibra óptica), instrumentos ópticos para visualización y grabación de imágenes, conducto para insuflar gas inerte (co2, nitrógeno) y distender la cavidad facilitando la visión, sistemas de lavado y aspiración y vías instrumentales. Permite la visualización y diagnóstico de patología abdominal sin necesidad de laparotomía (apertura quirúrgica de la cavidad abdominal). Cuando se realiza con fines terapéuticos se añaden instrumentos especiales para desarrollar técnicas quirúrgicas por incisiones mínimas. La diversidad de instrumentos puede variar según los procedimientos, incluyendo bisturís, tijeras, pinzas, hemostáticas (para coagular vasos), bisturí eléctrico o bisturí láser.
EQUIPO DE VIDEO LAPAROSCOPIO O TORRE DE LAPAROSCOPIA
Para la video laparoscopia es necesario un lente o laparoscopio, video cámara, fuente de iluminación, monitor o pantalla cables de luz, insuflador de dióxido de carbono co2 unidad de aspiración e irrigación, unidad de electrocoagulación y un estabilizador de energía.
El éxito de un procedimiento y la seguridad del paciente dependen del uso apropiado y del conocimiento de las posibilidades y limitaciones de esta nueva tecnología.
- laparoscopio o lente: son llamados endoscopios, son unos tubos de metal con una doble camisa que se adosa a uno de los lados o se dispone a formar concéntricas tiene un canal central y uno exterior.
La óptica o laparoscopio es un instrumento tubular dotado de una lente de aumento variable de 18x o 20x, utilizado para iluminar la cavidad abdominal y recoger las imágenes, transmitiéndolas a la cámara de video. Existen distintos tipos de ópticas o laparoscopios según su diámetro y el ángulo de visión que proporcionan. La óptica más utilizada es la de 10 mm y de 0º que proporciona una visión de tipo terminal, similar a la del ojo humano. Sin embargo, en ocasiones puede ser de utilidad disponer de una óptica de 30º, la cual proporciona un ángulo de visión que en algunas circunstancias puede tener ventajas sobre la anterior.
De igual forma es útil disponer de una óptica de 5 mm , que permite explorar la cavidad abdominal en pacientes que tienen cirugía previa en el hemiabdomen superior. En esta circunstancia, la óptica puede ser introducida a través de un trocar de 5 mm en una posición alterna en la cual puedan no existir adherencias, esto permitirá eventualmente la introducción del trocar umbilical bajo visión directa.
Canal central es para el sistema óptico aquí se ubica:
-una lente convexa: o punta en laparoscopio que determina el ángulo de la visión del instrumento.
- cilindro de cristal: en sus extremos tienes una lente convexa separada por pequeñas camisas de metal de pared muy fina y una lente para el enfoque que es protegido por el ocular.
-un canal exterior: donde se colocan las fibras de cristal ordenadas y unidades en el extremo superior, sé angulan en 90° para recibir la luz que sale de la fuente por el cable.
Video cámara
Es un elemento fundamental que permite aplicar las imágenes permitiendo la realización del procedimiento con mayor efectividad y eficacia. la resolución de la cámara viene definida por una básica de imagen y por la línea de posición generados por chips.
La video cámara más sofisticada ofrece imágenes de gran claridad, las cámaras también pueden ofrecer imágenes tridimensionales, pero por sus altos costos no se ha conseguido su uso generalizado, son de fácil manejo, bajo peso, impermeables, permite la esterilización en autoclave y soluciones esterilizantes.
Fuente de luz fría
Los procedimientos laparoscópicos terapéuticos requieren de una intensidad luminosa acorde con el procedimiento a efectuar. La fuente de luz fría storz modelo 450 v es la más utilizada. Puede ser controlada en forma manual o automática. Al estar conectada a una unidad de video queda controlada por este, siendo regulada la intensidad luminosa en forma automática de acuerdo a los requerimientos del procedimiento. Es interesante destacar que la regulación automática de la intensidad de la luz depende entre otros actores como el diámetro de la óptica utilizada. Cuando se usan laparoscopios de pequeño diámetro (5 mm ) puede producirse una sobre iluminación de las estructuras, pese a la regulación automática, lo que se traduce en un brillo exagerado en el monitor lo cual dificulta la visión. en esta circunstancia puede disminuirse de forma manual la intensidad luminosa. Análogamente si la luminosidad básica no es suficiente, esta puede aumentarse a voluntad, pulsando la tecla correspondiente.
Los procedimientos laparoscópicos terapéuticos requieren de una intensidad luminosa acorde con el procedimiento a efectuar. La fuente de luz fría storz modelo 450 v es la más utilizada. Puede ser controlada en forma manual o automática. Al estar conectada a una unidad de video queda controlada por este, siendo regulada la intensidad luminosa en forma automática de acuerdo a los requerimientos del procedimiento. Es interesante destacar que la regulación automática de la intensidad de la luz depende entre otros actores como el diámetro de la óptica utilizada. Cuando se usan laparoscopios de pequeño diámetro (
Fibra óptica
La fuente de luz fría se conecta al laparoscopio u óptica a través de la fibra óptica, la cual es un conductor de luz de fibra de vidrio, constituido por un haz de gran cantidad de fibras de vidrio. la transmisión luminosa en un conductor de este tipo es prácticamente homogénea para todas las longitudes de onda de la luz visible, sin embargo, ésta disminuye hacia el extremo azul del espectro. Ello hace que la luz tenga un tono más cálido, este efecto físico se pone de manifiesto en forma más evidente al aumentar la longitud de estos conductores. Los conductores de fibra de vidrio no permiten el paso de la luz ultravioleta. Por fenómenos físicos de absorción y de radiación incidente la cantidad de luz que se dispone en el extremo de un conductor de fibra de vidrio de 2 metros de longitud, es de aproximadamente un tercio de la luz incidente inicial. Ello hace que la capacidad luminosa de la fuente de luz fría sea determinante para una visualización óptima. Importante es destacar el hecho que éstos conductores transmiten el calor y eventualmente pueden causar quemaduras.
Monitor
Reciben directamente la señal copiada por la cámara tiene más resoluciones que un televisor convencional 450 líneas de resolución, a fin de que la imagen conserve sus colores y nitidez próxima a la visión directa, el excesivo brillo a las pantallas se regulan y controlan mejor si se disminuye la iluminación general del salón.
Neumoperitoneo
Se define como la presencia de gas dentro de la cavidad peritoneal.
La vía de entrada de la aguja para el neumoperitoneo y del trocar del laparoscopio es el reborde inferior del ombligo la que solo varía por problemas anatómicos o cicatrices. se introduce de pues de incidir con el bisturí para facilitar su paso. es preferible introducir la aguja de veress en el abdomen sin elevarlo, para no distorsionar los planos anatómicos y poder percibir claramente cuando son atravesados la aponeurosis y el peritoneo.
Resulta muy peligroso por ser avascular y el Tcs es más delgado. es importante que la introducción de la aguja se haga bien vertical para que no quede en el espesor de la pared.
Elección del gas
En la laparoscopia se han utilizado 5 gases diferentes para el neumoperitoneo: dióxido de carbono (co2) oxido nitroso (n2o), aire, oxígeno (o2) y nitrógeno (n.)
Esta variedad de gases se da porque ninguno reúne las características que deben tener el que se considera ideal los cuales son: no tóxico, rápida solubilidad en la sangre, no inflamable, fácil difusión en los pulmones, incolora y económica.
Insuflador
El insuflador es un equipo electrónico que permite la creación del neumoperitoneo al inyectar un gas (actualmente co2) en la cavidad abdominal. Esto es una etapa fundamental en la cirugía Laparoscópica ya que proporciona el campo operatorio. El insuflador debe estar provisto de una fuente de co2, idealmente un balón de 35 kg . Que permite movilizarlo con relativa facilidad y proporciona una gran autonomía de uso. El aparato se conecta al paciente a través de un tubo siliconado estéril en cuyo extremo se conecta la aguja de veress. Existen distintos modelos de insufladores, cuyas diferencias básicamente tienen relación con su distinta capacidad de inyección de co2 por minuto. Las características comunes más relevantes de ellos son:
a) permitir preestablecer la presión intraabdominal a la cual se desea
Trabajar (12 - 15 mm )
b) la inyección de co2 a un flujo progresivo, evitando con ello la distensión brusca de la cavidad abdominal. Es de interés destacar que, durante la fase de creación del neumoperitoneo, rara vez se logran flujos de co2 mayores de 2.4 litros/minuto, dado que es función del diámetro de la aguja de veress y no de la capacidad real de insuflación del equipo.
c) mantener constante la presión intraabdominal durante todo el procedimiento, compensando fugas de co2 que se producen por diversas razones técnicas durante la cirugía. Probablemente la característica más importante de estos insufladores es la de poseer un sensor de presión intraabdominal que detiene automáticamente el flujo una vez alcanzada la presión preestablecida, siendo capaz de activar una válvula de seguridad al aumentar la presión sobre los niveles prefijados. También están dotados de un sistema de alarma acústica que se activa cuando el aparato sensa una presión mayor. El insuflador proporciona información dinámica y constante en lectores digitales sobre la presión abdominal, flujo de co2 entregado y volumen total de gas utilizado. Dadas las características de las unidades que conforman el equipo de video cirugía es recomendable su instalación en un mueble o rack dotado de un sistema de rodado que permita trasladarlo en forma suave. Este mueble debe estar provisto de una instalación eléctrica dotada de una caja múltiple, protegida con un estabilizador de tensión. Ello permite conectar todas las unidades a dicha caja, de la cual sale sólo el cable que se conecta a la red eléctrica central. El mueble puede ser abierto o cerrado, en cuyo caso debe estar provisto de una puerta posterior que permita un acceso fácil a las conexiones. Debe ser ventilado y/o provisto de un electro ventilador cuya conexión eléctrica debe ser independiente de la del equipo.
Aguja de veress
Consiste en una cánula de doble cañón que posee un tubo anterior romo, con un orificio lateral para el paso del gas. El cañón externo de punta afilada es más corto y usado para atravesar la aponeurosis, el interno romo y con el orificio lateral se usa para perforar peritoneo. Viene en calibre de 2.1mm el más usado en su sección 2.5 mm . Mayor sección y 1.7mm menor sección en pacientes obesos más largas 2.0 mm .
Prueba de plumer
Se aplica solución salina al pabellón de la aguja de veress. si la solución desaparece dentro de la aguja a causa de la presión negativa intraabdominal está en cavidad peritoneal. Se toma una jeringa se llena de 20 cc de solución salina, se inyecta y se aspira con la misma jeringa si la solución retorna a la jeringa la punta de la aguja está en posición extraperitoneal. observación del gas registrado en el aparato del neumoperitoneo con una aguja espinal # 17 se introduce por la aguja de veress a medida que ésta entra en la cavidad la presión será más o menos 10 mm hg si es menor de 15 mm hg hay obstrucción al flujo del gas.
- unidad de aspiración e irrigación: va conectado a la unidad central con una válvula doble que permite por un lado la entrada de solución salina de alta presión (750mm hg) con el objetivo de facilitar la disección de planos líquidos y por otro lado una conexión al equipo de aspiración central el cual aspira los líquidos que se encuentran en el sitio de trabajo y que interrumpan la visualidad del campo quirúrgico.
- unidad de electrocoagulación: es necesario contar con una fuente de energía que permita corte, coagulación, hemostasia durante el procedimiento, para esto se realiza bipolar y monopolar de alta frecuencia con sus respectivas placas y polos de tierra. la fase bipolar con energía de corte en alta frecuencia permite una adecuada hemostasia por disección de tejidos y formación de coagula firme.
La fase monopolar con energía de corte de alta frecuencia en cambio, nos permite cortar teniendo en cuenta con la prolongación de la energía lateral y profundidad. Entre los más utilizados encontramos actualmente el bisturí armónico que es gran innovación que actúa sin quemar los tejidos, respetándolos al máximo, y con total seguridad, utilizado en cirugía de hígado, estomago, esófago, bazo. En cirugía general, y también en ginecología, cirugía torácica, urología, traumatología, cirugía cardiaca. Representa uno de las mayores mejoras en tecnología quirúrgica de los últimos 25 años
Bipolar monopolar
- El estabilizador de energía: permite mantener la energía necesaria durante el procedimiento con los respectivos polos a tierra para evitar, corto circuitos que puedan afectar directamente al paciente como quemaduras.
Trocares
Mejor llamadas cánulas de laparoscopio atraviesan la pared abdominal y permite la introducción de instrumentos en la calidad peritoneal con distintos grosores y con las características de utilizar un sistema de cierre que no permite fuga de gases mientras que el instrumento se encuentra en su interior las más frecuentes son de 5-10mm pero existen de 2 a 18mm de diámetro.
Existen trocares no desechables (metálicos) y desechables. Entre los primeros los hay provistos de una válvula de pistón, similar al de una trompeta. Su uso requiere de manipulación bimanual del operador para abrir la válvula apretando el pistón y desplazar el instrumento. Existen también otros con válvula multifuncional tipo bisagra que son más fáciles de maniobrar. Ellos pueden ser de punta cónica o piramidal.
Los trocares desechables están provistos de un dispositivo plástico de seguridad que se acciona en el momento que la punta piramidal del mandril metálico atraviesa el peritoneo cubriéndola. Poseen un doble sistema valvular que es movilizado al introducir el instrumento, acción que puede realizarse con una mano. Algunos están provistos además, en su parte proximal, de un sistema de hilo que permite sujetarlo a la piel evitando su desplazamiento. Los trocares pueden ser de 5,10, 12,22 y 33 mm de diámetro interno, requiriendo los más grandes de un reductor o convertidor para utilizar a través de ellos instrumentos de 5 mm sin pérdida de co2.
Instrumental laparoscopio especifico
- pinzas: vienes en presentación de 5mm, los tipos de pinzas que encontramos son:
Pinzas Meriland
Pinzas Grasper
Pinzas caimán o cocodrilo
Pinzas babcock
Pinzas allix
Pinzas anudadoras
Pinzas para biopsia
Morceradores
Manipulador
Reductores de trocares
Cánula de irrigación y succión
Trocar de 10mm: introducir lente o laparoscopio
Trocar de 5mm: introducir el instrumenta
Trocar Hasson: para pacientes con antecedentes de cirugía o adherencia.
ü Tijeras
Curvas y rectas
ü Coaguladores
Botón y paleta
Asa de coagulación y corte.
Pinzas atraumática
Porta aguja para sutura laparoscopia
Pinza aprehensión
MONTAJE Y PROTOCOLO
Posición: decúbito supino. Piernas extendidas, en abducción y sujetas a pierneras bajas, con el fin de que el muslo no interfiera en el área de giro de las pinzas. Se ajustará hombrera, para la colocación posterior de la paciente en posición trendelemburg.
Mesa de quirófano en posición baja, para que el cirujano trabaje con los hombros relajados y disminuya la fatiga. La torre de laparoscopia se coloca en la prolongación del eje de la pierna derecha de la paciente. El bisturí eléctrico a la izquierda.
El sistema de aspiración- irrigación a la izquierda y en la cabecera. Los pedales del bisturí, en el suelo y cerca del pie derecho del cirujano.
PROCEDIMIENTO
Una vez colocado el campo quirúrgico, se procede a la conexión del aparataje al instrumental estéril. La enfermera circulante se ocupa de:
Tubo para co2, su extremo distal es dado a la para su conexión al insuflador de gas. Cable de luz fría, su extremo distal, la instrumentadora lo adaptará a la fuente de luz. Cámara, la instrumentadora pasará su extremo proximal, a través de la funda estéril que sostiene el ayudante.
Así también, conecta el cable de corriente monopolar al bisturí eléctrico y el sistema de aspiración, irrigación a vacío y a bolsas de suero respectivamente.
El instrumentado, coloca sobre su mesa estéril, el instrumental necesario y ordenado por pasos (de derecha a izquierda): bisturí, para incisiones abdominales.
- aguja de Verres para neumoperitoneo
- jeringa de 10cc para comprobar ubicación de la aguja.
- trócar de 10mm para entrada de laparoscopio.
- trócar de 5mm para instrumental intraabdominal.
- trócares de 10 y 5mm para las otras incisiones.
- instrumental de laparoscopia de un solo uso, necesario para esa intervención.
- set de laparoscopia.
- suturas y gasas.
- igualmente tendrá a su alcance el equipo de laparotomía, por si se quiere continuar la intervención por abordaje convencional.
Suturas
- suturas mecánicas : grapadoras y clips de ligadura que acortan intervenciones, hacen posibles tratamientos curativos en patologías graves y, sobre todo, aseguran una más rápida recuperación de los pacientes. entre ellas encontramos grapadoras circulares, lineales, cortadoras, de piel, fascia y clips.
las técnicas de sutura intracorpórea requieren de un portaagujas de 3 o 5 mm en el cual puede montarse una aguja recta, curva o en palo de hockey, que se introduce a través del trocar de 10 mm provisto de un reductor adecuado.
ESTERILIZACIÓN Y DESINFECCIÓN DEL EQUIPO LAPAROSCOPIA
Es recomendable la esterilización rutinaria de los equipos de laparoscopia en oxido de etileno, para así evitar problemas asociados y prolongar la vida útil. Cuando no se cuente con oxido de etileno (stevack), con plasma, peróxido de hidrogeno (sterrad). Una vez esterilizados los materiales en oxido de etileno, es necesario someterlos al proceso de aireación, la que consiste en dejarlos en reposo para que el gas incorporado salga de ellos. Se requiere 24 horas de ventilación para poder ser utilizado.
LAVADO ULTRASÓNICO:
El lavado ultrasónico se realiza en una máquina automática, la que a través de vibraciones ultrasónicas desprende las materias orgánicas. el lavado ultrasónico requiere el uso de bandejas perforadas en las cuales se depositará el instrumental, teniendo la precaución de colocarlas abiertas, desarmadas, evitando las sombras y el roce entre sí.
CUIDADOS DE LAPAROSCOPIO
- antes de utilizarlo revisarlo que no esté dañado.
- calentar el laparoscopio a 40-45°c para que al penetrar el organismo con una temperatura media de 36 a 37°c.
- cuando el laparoscopio tiene sangre fijada se sumerge la punta en agua estéril
- los laparoscopios son frágiles y los lentes se fracturan con golpes muy ligeros.
VENTAJAS:
- menor dolor posterior a la cirugía: permite a los pacientes levantarse y caminar a las pocas horas de la cirugía.
- menor dolor posterior a la cirugía: permite a los pacientes levantarse y caminar a las pocas horas de la cirugía.
- menor tasa de infección de la herida operatoria: tejidos delicados internos del cuerpo no son expuestos al aire ambiental, a diferencia de la cirugía abierta. además, la video-magnificación permite manejarlos en forma más precisa y delicada, protegiendo órganos vitales.
DESVENTAJAS:
- costo de los equipos.
- entrenamiento del cirujano: incluso cirujanos brillantes en cirugía abierta, deben realizar entrenamientos especiales para transferir sus habilidades quirúrgicas a la laparoscopía. la necesidad de entrenamiento especial se debe a que dejan un territorio familiar tridimensional del campo operatorio por uno bidimensional de un monitor plano. el cambio es crítico y requiere entrenamiento especial y práctica.
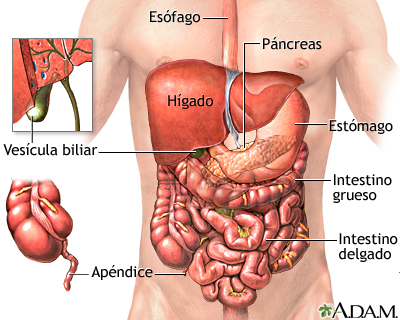
Es el dolor que se siente en el área entre el pecho y la ingle, a menudo denominada región estomacal o vientre.
Casi todos experimentamos alguna vez dolor en el abdomen y, la mayoría de las veces, no es algo serio.
La intensidad del dolor no siempre refleja la gravedad de la afección que lo causa.
Por ejemplo, usted podría sentir dolor abdominal fuerte si tiene gases o cólicos estomacales debido a una gastroenteritis viral.
Sin embargo, afecciones potencialmente mortales, como el cáncer de colon o unaapendicitis precoz, pueden causar sólo un dolor leve o ningún dolor.
Otras maneras de describir el dolor en el abdomen abarcan:
- Dolor generalizado: Esto significa que usted lo siente en más de la mitad del abdomen. Este tipo de dolor es más típico de un virus estomacal, indigestión o gases. Si el dolor se vuelve más intenso, puede ser causado por un bloqueo de los intestinos
- Dolor localizado: Se presenta en sólo una zona del abdomen. Es más probable que este tipo de dolor sea un signo de un problema en un órgano, como el apéndice, la vesícula biliar o el estómago.
- Dolor tipo calambre: La mayoría de las veces este dolor no es grave y es más probable que se deba a gases y distensión. Con frecuencia va seguido de diarrea. Los signos más preocupantes abarcan dolor que se presenta con más frecuencia, dura más de 24 horas o está acompañado de fiebre.
- Dolor tipo cólico: Este tipo de dolor viene en oleadas, por lo regular empieza y acaba repentinamente, y con frecuencia es intenso. Los cálculos renales y biliares son causas comunes de este tipo de dolor abdominal.
Muchas afecciones diferentes pueden causar dolor abdominal. La clave está en saber cuándo se debe buscar atención médica inmediata. Algunas veces, tal vez sólo sea necesario llamar a un médico si los síntomas continúan.Las causas menos serias de dolor abdominal abarcan:
- Estreñimiento
- Síndrome del intestino irritable
- Alergias o intolerancia a medicamentos (como la intolerancia a la lactosa)
- Intoxicación alimentaria
- Gastroenteritis vírica epidémicaOtras posibles causas abarcan:
- Apendicitis
- Aneurisma aórtico abdominal (abultamiento y debilitamiento de la arteria más importante del cuerpo)
- Oclusión o bloqueo intestinal
- Cáncer del estómago, el colon (intestino grueso) y otros órganos
- Colecistitis (inflamación de la vesícula) con o sin cálculos
- Disminución del riego sanguíneo a los intestinos (isquemia intestinal)
- Diverticulitis (inflamación e infección del colon)
Endometriosis
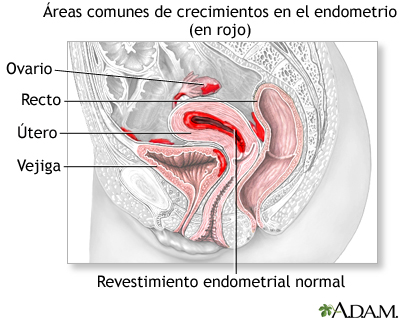
La endometriosis ocurre cuando las células del revestimiento del útero (matriz) crecen en otras zonas del cuerpo. Esto puede causar dolor, sangrado abundante, sangrado entre periodos y problemas para quedar embarazada (infertilidad).
alumna : angie patiño
Todos los meses, los ovarios de una mujer producen hormonas que le ordenan a las células del revestimiento del útero (matriz) hincharse y volverse más gruesas. El útero elimina estas células junto con sangre y tejido a través de la vagina cuando usted tiene el periodo.
La endometriosis ocurre cuando estas células crecen por fuera del útero en otras partes de su cuerpo. Este tejido se puede pegar a:
- Ovarios
- Intestinos
- Recto
- Vejiga
- Revestimiento de la zona pélvico
Igualmente, puede crecer en otras zonas del cuerpo.
Estos crecimientos permanecen en su cuerpo, no se eliminan cuando se tiene el periodo. Pero, al igual que las células en el útero, estos crecimientos reaccionan a las hormonas de los ovarios. Crecen y sangran cuando usted tiene el periodo. Con el tiempo, los crecimientos pueden agregar más tejidos y sangre. La acumulación de sangre y tejidos en el cuerpo provoca dolor y otros síntomas.
No se sabe qué causa la endometriosis. Una idea es que cuando usted tiene su periodo, las células pueden regresar a través de las trompas de Falopio hasta la pelvis. Una vez allí, se fijan y se multiplican. Sin embargo, este flujo retrógrado del periodo se produce en muchas mujeres. Los investigadores piensan que el sistema inmunitario en las mujeres con endometriosis puede causar la afección.
La endometriosis es común. A veces, puede ser hereditaria (se pasa de madres a hijas). Probablemente comienza cuando una mujer empieza a tener periodos. Sin embargo, generalmente no se diagnostica sino hasta los 25 a 35 años de edad.
El dolor es el principal síntoma de la endometriosis. Usted puede tener:
- Periodos dolorosos.
- Dolor abdominal bajo antes y durante la menstruación.
- Retorcijones (cólicos) por una o dos semanas antes y durante la menstruación (pueden ser permanentes y de sordos a muy fuertes).
- Dolor durante o después de la relación sexual.
- Dolor con las deposiciones.
- Dolor pélvico o lumbago (dolor en la parte baja de la espalda) que puede presentarse en cualquier momento.
-
El médico llevará a cabo un examen físico, que incluirá un examen de la pelvis. A usted le pueden hacer uno de estos exámenes para ayudar a diagnosticar la enfermedad:
- Ecografía transvaginal
- Laparoscopia pélvica
 Aprender a manejar sus síntomas puede hacer más fácil la vida con endometriosis.El tipo de tratamiento que reciba depende de:
Aprender a manejar sus síntomas puede hacer más fácil la vida con endometriosis.El tipo de tratamiento que reciba depende de:- Su edad.
- La gravedad de los síntomas.
- La gravedad de la enfermedad.
- Si se desean o no hijos en el futuro.
- ANALGÉSICOSSi usted tiene síntomas leves, quizás pueda manejar los cólicos y el dolor con:
- Ejercicio y técnicas de relajación.
- Analgésicos de venta libre. Estos incluyen ibuprofeno (Advil), naproxeno (Aleve) y paracetamol (Tylenol).
- Analgésicos (calmantes del dolor) recetados, de ser necesario, para un dolor más fuerte.
- Exámenes médicos regulares cada 6 a 12 meses para que su médico pueda verificar que la enfermedad no está empeorando.
HORMONOTERAPIAEstos medicamentos pueden evitar que la endometriosis empeore. Pueden administrarse como píldoras, aerosol nasal o inyecciones. Sólo las mujeres que no están tratando de quedar embarazadas deben optar por esta terapia. La terapia hormonal le impedirá quedar embarazada. Una vez que usted suspenda la terapia, podrá quedar embarazada nuevamente.
Píldoras anticonceptivas: Con esta terapia, usted toma pastillas durante 6 a 9 meses sin parar. Tomar estas pastillas alivia la mayoría de los síntomas. No obstante, no previenen la cicatrización ni tratan cualquier daño que ya se haya producido.Pastillas o inyecciones de progesterona: Este tratamiento ayuda a encoger los tumores (crecimientos). Sin embargo, los efectos secundarios pueden incluir aumento de peso y depresión.Medicamentos agonistas de gonadotropina: Estos medicamentos impiden que los ovarios produzcan la hormona estrógeno. Esto provoca un estado similar a la menopausia. Los efectos secundarios incluyen sofocos, resequedad vaginal y cambios de humor. El tratamiento se limita generalmente a 6 meses porque puede debilitar sus huesos. - La laparoscopia ayuda a diagnosticar la enfermedad y también puede eliminar tumores y tejido cicatricial. Ya que sólo se hace una pequeña incisión en el abdomen, usted sanará más rápidamente que con otros tipos de cirugía.
- La laparotomía consiste en hacer una gran incisión (corte) en el abdomen para extraer tumores y tejido cicatricial. Es una cirugía mayor, así que la curación tarda más tiempo.
- La laparoscopia o laparotomía puede ser una buena opción si desea quedar embarazada, porque trata la enfermedad y deja sus órganos en su lugar.
- La histerectomía es la cirugía para extirpar el útero, las trompas de Falopio y los ovarios. Si no se extirpan los ovarios, los síntomas pueden regresar. A usted le practicarían esta cirugía sólo si tiene síntomas graves y no desea tener hijos en el futuro
Histeroscopia
Es un procedimiento para examinar el interior del útero (matriz). El médico puede observar:
- La abertura hacia el útero (cuello uterino)
- El interior del útero
- Las aberturas de las trompas de Falopio
- Este procedimiento se utiliza comúnmente para diagnosticar problemas de sangrado en mujeres, extraer pólipos o fibromas, o para realizar procedimientos de esterilización.La histeroscopia recibe su nombre de la delgada y ligera herramienta que se utiliza para visualizar el útero. Esa herramienta envía imágenes del interior del útero a un monitor de video.Antes del procedimiento, a usted se le dará un medicamento para ayudarla a relajarse y bloquear el dolor. Algunas veces, este medicamento le ayudará a conciliar el sueño.
- El médico coloca el histeroscopio a través de la vagina y el cuello uterino dentro del útero.
- Se puede poner gas o líquido dentro del útero para que este se expanda. Esto le ayuda al médico a ver mejor la zona.
- Se pueden ver imágenes del útero en la pantalla de video.
- Algunos tratamientos, como la ablación, también se pueden hacer a través del histeroscopio. Para la ablación, se utiliza calor, frío o electricidad para destruir el revestimiento del útero.
- Otro tratamiento que se puede hacer a través del histeroscopio se denomina procedimiento Essure, por medio del cual se colocan espirales en las trompas de Falopio para bloquearlas y evitar embarazos en el futuro.
- La histeroscopia puede durar de 15 minutos hasta más de 1 hora, según lo que se haga.Este procedimiento se puede realizar para:
- Tratar los periodos menstruales abundantes o irregulares
- Bloquear las trompas de Falopio para prevenir el embarazo
- Diagnosticar estructura anormal del útero
- Diagnosticar el engrosamiento del revestimiento del útero
- Encontrar y eliminar crecimientos anormales, como pólipos o miomas
- Encontrar la causa de abortos espontáneos repetitivos o retirar tejido después de una pérdida del embarazo
- Encontrar cáncer uterino o cervical
- Retirar un dispositivo intrauterino (DIU)
- Extirpar tejido cicatricial del útero
- Tomar una muestra de tejido (biopsia) del cuello uterino o del útero
-
Los riesgos de la histeroscopia abarcan:
- Agujero (perforación) en la pared del útero
- Cicatrización del revestimiento del útero
- Daño en el cuello uterino
- Necesidad de una cirugía para reparar el daño
Los riesgos de cualquier cirugía pélvica abarcan:- Daño a órganos o tejidos cercanos.
- Coágulos de sangre, los cuales podrían viajar a los pulmones y ser mortales (raro).
Los riesgos de la anestesia abarcan:- Náuseas y vómitos
-
Su médico le dará una receta para un medicamento que abra su cérvix. Esto facilita insertar el visor. Necesita tomar este medicamento de 8 a 12 horas antes de su procedimiento.Antes de cualquier cirugía:
- Siempre dígale a su proveedor de atención médica sobre todas las medicinas que esté tomando. Esto incluye vitaminas, hierbas y suplementos.
- Dígale a su proveedor de atención médica si usted tiene diabetes, cardiopatía, enfermedad renal, u otros problemas de salud.
- Dígale a su proveedor de atención médica si usted está o puede estar embarazada.
- Si usted fuma, trate de dejarlo. Pida ayuda a su proveedor de atención médica.
- métodos anticonceptivosson elementos, productos o procedimientos que pueden ser usados por hombres y mujeres para impedir o reducir la posibilidad de embarazo.
Métodos hormonales
Funcionan por medio de hormonas sintéticas similares a las que produce normalmente el organismo de la mujer. Estas hormonas impiden la ovulación y alteran el moco del cuello del útero para que no pasen los espermatozoides. En general, la eficacia de estos métodos es del 98%.- Implantes subdérmicos: de tres a cinco años de protección anticonceptiva.
- Píldoras anticonceptivas: de 21 a 28 tabletas.
- Inyectables: de uso mensual y trimestral.
- Anillo vaginal: de duración mensual.
Métodos de barrera
- El condón masculino es una cubierta que se adapta al pene erecto e impide que los espermatozoides lleguen a la vagina. Se debe colocar sobre el pene desde el momento de la erección hasta después de la eyaculación. Se debe usar uno por cada relación sexual. Dependiendo de qué tan adecuado sea su uso, la eficacia anticonceptiva del condón masculino oscila entre el 85 y el 93%El condón femenino es una funda delgada y transparente hecha de un plástico suave que se coloca en la vagina de la mujer antes de la penetración, para que durante el coito el pene permanezca cubierto y el semen se pueda almacenar allí.La eficacia que ofrece es similar a la de los condones masculinos y puede usarse junto con otros métodos de anticoncepción para brindar mayor protección contra las Infecciones de Transmisión Sexual (ITS).Así como no se aconseja el uso de doble condón masculino, tampoco se recomienda usar condón femenino y masculino simultáneamente, pues no aumenta las tasas de eficacia y reducen su protección mutuamente.
Dispositivos intrauterinos
- Son pequeños elementos que, como su nombre lo indica, se ubican en el útero de la mujer y actúan creando condiciones que le impiden a los espermatozoides fecundar el óvulo. Este método tiene que ser aplicado por un profesional de la salud debidamente entrenado y acreditado.
- T de Cobre o Dispositivo Intrauterino (DIU): tiene una duración de hasta 12 años y un 98% de eficacia.
- Dispositivo endoceptivo: contiene hormonas que actúan localmente y su protección anticonceptiva dura entre cinco y siete años, con una eficacia del 98%
Anticonceptivos de emergencia
- Son productos específicos que, usados de forma correcta, pueden prevenir un embarazo no deseado después de una relación sexual de riesgo sin protección. Ninguno de estos métodos interrumpe un embarazo.
- Píldora del día después: son píldoras que contienen el derivado hormonal conocido como levonorgestrel. Tienen dos presentaciones de una sola pastilla y de dos. Su ventana de efectividad son las 72 horas (tres días) siguientes a la relación sexual de riesgo. Su carga hormonal es supremamente elevada, por lo que no deben ser usadas como anticonceptivos regulares, pues podrían afectar seriamente la salud e integridad de la mujer.
- Yuzpe: Son las píldoras anticonceptivas tradicionales, que contienen dos derivados hormonales y que funcionan como anticonceptivo de emergencia si se toman dentro de las 72 horas siguientes a la relación de riesgo. El profesional de la salud debe ser quien indique la dosis adecuada en cada caso.
- T de Cobre o DIU: Método anticonceptivo que puede ser usado como método de emergencia hasta el quinto día (120 horas) después de la relación sexual de riesgo.
No-métodos
- También conocidos como métodos ‘naturales’, estos se basan en el funcionamiento del aparato reproductor humano.Tienen una tasa de fallas demasiado alta, por lo que no son recomendados por los
- Coito interrumpido.
- Ritmo o calendario.
- Temperatura basal.
- Moco cervical.
- Lactancia materna.
Infertilidadsignifica que usted no puede quedar embarazada (concebir).Hay dos tipos de infertilidad:- La infertilidad primaria se refiere a las parejas que no han podido quedar en embarazo después de al menos un año de relaciones sexuales sin usar métodos anticonceptivos.
- La infertilidad secundaria se refiere a las parejas que han podido quedar embarazadas al menos una vez, pero que ahora no pueden.

-
La infertilidad puede ser causada por muchos factores físicos y emocionales. Puede deberse a problemas en el hombre, la mujer o en ambos.INFERTILIDAD FEMENINALa infertilidad femenina puede ocurrir cuando:
- Un óvulo fecundado o el embrión no sobrevive una vez que se fija al revestimiento de la matriz (útero).
- El óvulo fecundado no se fija al revestimiento del útero.
- Los óvulos no pueden movilizarse desde el ovario hasta la matriz.
- Los ovarios tienen problemas para producir óvulos.
La infertilidad femenina puede ser causada por:- Trastornos autoimmunitarios, como el síndrome antifosfolípídico (SAFL).
- Defectos congénitos que afectan el tracto reproductor.
- Cáncer o tumor.
- Trastornos de la coagulación.
- Diabetes.
- Consumo excesivo de alcohol.
- Ejercicio excesivo.
- Trastornos alimentarios o desnutrición.
- Neoplasias (como miomas o pólipos) en el útero y el cuello uterino.
- Uso de ciertos medicamentos, como por ejemplo fármacos quimioterapéuticos.
- Desequilibrios hormonales.
- Obesidad.
- Edad avanzada.
- Quistes ováricos y síndrome de ovario poliquístico (SOPQ).
- Infección pélvica o enfermedad inflamatoria pélvica (EIP).
- Cicatrización a raíz de infección de transmisión sexual, cirugía abdominal previa o endometriosis.
- Tabaquismo.
- Cirugía para prevenir el embarazo (ligadura de trompas) o falla de la cirugía de recanalización de trompas (reanastomosis).
- Enfermedad tiroidea.
INFERTILIDAD MASCULINALa infertilidad masculina puede deberse a:- Una disminución de la cantidad de espermatozoides.
- Un bloqueo que impide que los espermatozoides sean liberados.
- Defectos en los espermatozoides.
La infertilidad masculina puede ser causada por:- Defectos congénitos
- Tratamientos para el cáncer, incluso quimioterapia y radiación
- Exposición a mucho calor durante períodos prolongados
- Consumo compulsivo de alcohol, de marihuana o de cocaína
- Desequilibrio hormonal
- Impotencia
- Infección
-
La decisión sobre el momento para buscar tratamiento para la infertilidad depende de su edad. Los proveedores de atención médica a menudo sugieren que las mujeres menores de 30 años deben tratar de quedar embarazadas por sí solas durante un año antes de hacerse exámenes.Muchos expertos recomiendan que las mujeres mayores de 35 años intenten concebir únicamente durante 6 meses. Si no se presenta un embarazo en ese período de tiempo, deben hablar con su proveedor de atención.Las pruebas para determinar la infertilidad incluyen una historia clínica y un examen físico completos de ambos compañeros.En la mayoría de los casos, se necesitarán exámenes de sangre e imagenológicos. En las mujeres, estos exámenes pueden incluir:
- Exámenes de sangre para verificar el nivel de hormonas, por ejemplo, progesterona y hormona foliculoestimulante.
- Kits caseros para la detección de la ovulación en la orina.
- Medición de la temperatura corporal todas las mañanas para verificar si los ovarios están liberando óvulos.
- Hormona foliculoestimulante y prueba de provocación con Clomid.
- Prueba de la hormona Antimülleriana (HAM)
- Histerosalpingografía (HSG).
- Ecografía de la pelvis.
- Laparoscopia.
- Pruebas de la función tiroidea.
Los exámenes en los hombres pueden incluir:- Análisis de semen.
- Examen de los testículos y del pene.
- Ecografía de los genitales masculinos (algunas veces se hace).
- Exámenes de sangre para verificar los niveles hormonales.
- Biopsia testicular (rara vez se hace)
-
El tratamiento depende de la causa de la infertilidad y puede consistir en:
- Educación y asesoría acerca del trastorno.
- Tratamientos para la fertilidad, como inseminación intrauterina (IIU) yfecundación in vitro (FIV).
- Medicamentos para tratar infecciones y trastornos de coagulación.
- Medicamentos que ayudan a la formación y liberación de óvulos de los ovarios.
- La ovulación ocurre aproximadamente dos semanas antes de que el siguiente ciclo menstrual (periodo) empiece. Si una mujer tiene su periodo cada 28 días, la pareja debe tener relaciones sexuales al menos cada tres días entre el 10.º y 18.º día después del inicio de su periodo
- Las parejas pueden incrementar las probabilidades de quedar embarazada cada mes teniendo relaciones sexuales al menos cada tres días antes y durante la ovulación.
- ermatozoides pueden vivir en el cuerpo de una mujer durante al menos 3 días.
- Sin embargo, un óvulo solamente puede ser fecundado por el espermatozoide durante unas pocas horas después de ser liberado.
Las mujeres que estén bajas de peso o con sobrepeso pueden incrementar sus probabilidades de quedar embarazadas si logran un peso más sal
- La esterilización femenina
- La esterilización femenina es una forma permanente de anticoncepción para mujeres. Tú tienes la opción de varios tipos diferentes de procedimientos. Algunos métodos requieren cirugía menor. Otros métodos más nuevos no requieren cirugía. La esterilización bloquea tus trompas de Falopio para que el óvulo no llegue a tu útero. Es seguro
- La esterilización femenina bloquea tus trompas de Falopio. Esto impide que los óvulos lleguen a tu útero. Como el óvulo y el esperma no se reúnen, no puedes quedar embarazada.Con el método quirúrgico:
- Tus trompas de Falopio son atadas y cortadas o selladas, generalmente con pequeñas incisiones en tu abdomen.
- Este método comienza a funcionar inmediatamente. No necesitarás un método anticonceptivo de respaldo.
- Puedes tener relaciones sexuales tan pronto como te sientas cómoda.
- Algunas personas se refieren a este método como “ligadura de trompas” o “atarte tus trompas”.
Con los métodos no quirúrgicos:- La esterilización no quirúrgica incluye colocar un pequeño dispositivo dentro de cada trompa de Falopio. Existe formación de tejido cicatrizal alrededor de los dispositivos, lo cual bloquea las trompas.
- Generalmente toma alrededor de tres meses para que las trompas estén completamente bloqueadas.
- Tu proveedor de atención a la salud revisará para asegurarse que tus trompas estén bloqueadas. Es importante hacer una cita de seguimiento para asegurarte que no puedes quedar embarazada.
- Puedes usar otra forma de anticoncepción hasta que tu proveedor de atención a la salud esté seguro que tus trompas estén bloqueadas.
Se pueden colocar pequeñas herramientas a través del histeroscopio para extraer crecimientos anormales (fibromas o pólipos) o tejido para su análisis. - Tipos de cirugía empleada en la ligadura de trompas
- La cirugía de ligadura de trompas es más sencilla que otros procesos quirúrgicos. En esencia consiste en interrumpir el conducto de las trompas de Falopio de manera que los óvulos procedentes del ovario no consigan llegar al interior del útero, y que, por otro lado, los espermatozoides no puedan llegar desde el interior del útero hasta el ovario. Para conseguirlo hay diferentes técnicas -que se enumeran más abajo-, pero todas realizan los mismos pasos básicos:
- Cortar las trompas de Falopio por su segmento más estrecho.
- Retirar o no el segmento más externo de las trompas de Falopio sin dañar los ovarios.
- Ocluir los extremos libres de la trompa de Falopio, para evitar una reparación posterior por cicatrización de las trompas y la salida de espermatozoides desde el útero.
Las técnicas más comúnmente empleadas para realizar una ligadura de trompas son las siguientes - Esterilización tubárica puerperalLa ligadura de trompas bilateral se puede realizar después de suturar el útero tras un parto por cesárea o incluso 72 horas después de un parto por vía vaginal. Es una cirugía bastante sencilla, ya que el fondo del útero está a nivel del ombligo y eso hace que las trompas de Falopio sean muy accesibles a través de una incisión periumbilical (alrededor del ombligo). Hay que recordar, sin embargo, que la decisión de realizar una esterilización justo después del parto debe ser tomada conscientemente por la mujer y preferiblemente antes del parto, ya que el puerperio es un periodo emocional que puede ser complicado.MinilaparotomíaSe trata de una laparotomía con una incisión de menos de 5 centímetros. La operación puede realizarse a través de una incisión por encima del pubis, o por debajo del ombligo si se realiza 48 horas después del parto. La cirugía es sencilla, se comienza por realizar la incisión descrita anteriormente atravesando la piel y hasta llegar a la fascia que recubre los músculos abdominales, es importante en este punto cortar pequeñas hemorragias que suceden al dañar la musculatura. Cuando se llega al peritoneo, se atraviesa y se alcanza el útero que puede ser movilizado y elevado de manera que se visualicen mejor las trompas de Falopio colgando de cada extremo del fondo uterino. Casi el único error grave que se puede cometer en este tipo de cirugía es confundir las trompas de Falopio con los ligamentos redondos que sujetan los extremos del útero al esqueleto de la pelvis.
Laparoscopía
La diferencia entre una laparotomia y una laparoscopia es que en la última se realizan pequeñas incisiones en la piel del abdomen por donde entran trócares (una especie de punzones) y pinzas que permiten realizar la cirugía interna sin exponer el interior del abdomen hacia el exterior. Es posible manipular los órganos internos porque se introduce una cámara que muestra todo el campo quirúrgico.
Sus ventajas son muchas, como el menor tamaño de las incisiones en la piel, la rápida mejoría en el postoperatorio y la facilidad para encontrar las trompas de Falopio y explorar la pelvis. Entre las desventajas se incluyen el mayor riesgo de dañar vasos o vísceras internas accidentalmente (aunque en manos expertas el riesgo es mínimo). Hay una dificultad añadida si los pacientes son obesos o si el paciente ha recibido alguna cirugía previa que haya creado adhesiones en el peritoneo. Aún así el éxito en este tipo de cirugía supera el 99% de los casos.
Microlaparoscopía
Esta técnica consiste en utilizar un microendoscopio de entre 1,2 y 2 mm que entra a través de la piel por incisiones de unos 6 mm. Las ventajas son, en teoría, menos dolor postoperatorio, menos coste y más rápida recuperación de las mujeres sometidas a este tipo de intervención. Sin embargo, no hay estudios fiables que hayan demostrado estas ventajas, y por eso, tras 20 años de existencia, la microlaparoscopía no está siendo aún utilizada de forma habitual.
Histeroscopía
Consiste en realizar la esterilización de las trompas de Falopio desde dentro del útero, introduciendo el instrumental por la vagina y el cuello uterino. Sus ventajas son un menor coste económico, no necesitar incisiones en la piel ni anestesia general y un menor riesgo de accidentes dentro de la operación. La intervención se realiza con anestesia local, lo que permite a la mujer volver a su vida cotidiana en casi 24 horas. Las mujeres obesas o que hayan sido sometidas a cirugías abdominales previas son completamente aptas para realizar la histeroscopía.
Se ha demostrado que esta técnica es efectiva para prevenir el embarazo en un 99,8% de los casos. Tras la cirugía se debe realizar una histerosalpingografía que compruebe si las trompas de Falopio han sido bloqueadas completamente, esta prueba consiste en introducir un líquido, que se puede ver con rayos X, a través del cuello uterino, de manera que pinta todo el interior uterino y, si no fuese por la ligadura de trompas, saldría a través de las trompas hacia la cavidad abdominal.
Cirugía robótica
Es un método para llevar a cabo una cirugía mediante el uso de pequeñas herramientas que van pegadas a un brazo robótico. El cirujano controla el brazo robótico con una computadora.
A usted le aplicarán anestesia general, de manera que estará dormido y sin dolor.
El cirujano se sienta en una estación informática cercana y dirige los movimientos de un robot. Se fijan instrumentos quirúrgicos pequeños a los brazos del robot.
- El cirujano hace pequeñas incisiones quirúrgicas para introducir los instrumentos en el cuerpo.
- Un tubo delgado con una cámara adherida a su extremo (endoscopio) le permite al cirujano ver imágenes tridimensionales ampliadas del cuerpo a medida que se lleva a cabo la cirugía.
- El robot equipara los movimientos de la mano del médico para llevar a cabo el procedimiento usando los instrumentos diminutos
- La cirugía robótica es similar a la cirugía laparoscópica. También puede llevarse a cabo a través de incisiones quirúrgicas más pequeñas que con la cirugía tradicional abierta. Los movimientos pequeños y precisos que son posibles con este tipo de cirugía brindan algunas ventajas sobre las técnicas endoscópicas normales.El cirujano puede hacer movimientos precisos y pequeños mediante este método. Esto le permite realizar un procedimiento a través de una incisión pequeña que alguna vez sólo podía hacerse con una cirugía abierta.Una vez que el brazo robótico se coloca en el abdomen, es más fácil para el cirujano usar los instrumentos quirúrgicos que con la cirugía laparoscópica a través de un endoscopio.El cirujano también puede ver más fácilmente la zona donde va a operar. Este método igualmente le permite moverse de una manera más cómoda.La cirugía robótica puede tardar más tiempo en llevarse a cabo, debido a la cantidad de tiempo que se necesita para preparar el robot. Además, es posible que muchos hospitales no tengan acceso a este método.La cirugía robótica se puede usar para muchos procedimientos diferentes, incluso:
- Derivación de la arteria coronaria
- Cortar tejido canceroso de partes sensibles del cuerpo como los vasos sanguíneos, los nervios u órganos importantes del cuerpo
- Extirpación de la vesícula biliar
- Artroplastia de cadera
- Histerectomía
- Nefrectomía
- Trasplante de riñón
- Reparación de la válvula mitral
- Pieloplastia (cirugía para corregir la obstrucción de la unión ureteropélvica)
- Piloroplastia
- Prostatectomía radical
- Cistectomía radical
- Ligadura de trompas
La cirugía robótica no se puede emplear para algunos procedimientos complejos.
Los riesgos de cualquier anestesia y cirugía incluyen:
- Reacciones a las medicinas
- Problemas respiratorios
- Sangrado
- Infección
La cirugía robótica presenta tantos riesgos como la cirugía laparoscópica y abierta. Sin embargo, los riesgos son diferentes.
Usted no puede consumir ningún alimento ni líquido durante 8 horas antes de la cirugía.
Es posible que deba limpiar sus intestinos con un enema o un laxante el día antes de la cirugía para algunos tipos de procedimientos.
Deje de tomar ácido acetilsalicílico (aspirin), anticoagulantes como warfarina (Coumadin) o Plavix, antiinflamatorios, vitaminas u otros suplementos 10 días antes del procedimiento.
A usted lo llevarán a una sala de recuperación después del procedimiento. Dependiendo del tipo de cirugía realizada, quizá deba permanecer hospitalizado de un día para otro o durante un par de días.
Usted debe ser capaz de caminar al cabo de un día después del procedimiento. Qué tan rápido vaya a estar activo dependerá de la cirugía que le realizaron.
Evite el levantamiento de objetos pesados o esforzarse hasta que el médico lo autorice. El médico puede aconsejarle que no maneje durante al menos una semana.
Las incisiones quirúrgicas normalmente son más pequeñas que con la cirugía abierta tradicional. Los beneficios incluyen:
- Recuperación más rápida
- Menos dolor y sangrado
- Menos riesgo de infección
- Hospitalización más corta
- Cicatrices más pequeñas
Cirugía asistida por robot; Cirugía laparoscópica asistida por robótica; Cirugía laparoscópica con ayuda robótica
























No hay comentarios:
Publicar un comentario